Lactancia materna
Jonatan RapaportLa lactancia materna, el amamantar al hijo en el período subsiguiente al parto, confiere enormes beneficios al evitar la desnutrición y las infecciones, aumentando la posibilidad de supervivencia del bebé y, además, beneficiando la madre.
La alimentación del bebé con leche materna como único o casi único alimento durante los primeros cuatro a seis meses de vida, seguido por el amamantamiento por varios meses más mientras se van introduciendo otros alimentos, está considerada como el modo ideal de alimentar al bebé (WHO, 1995:8). Además de proporcionarle alimento para un crecimiento sano y un desarrollo adecuado, esta práctica tiene una influencia biológica y emocional única sobre la salud de la madre y del niño. Las propiedades anti-infecciosas de la leche materna ayudan a proteger al lactante contra las enfermedades, dotándole de una mayor resistencia contra las infecciones respiratorias y las enfermedades diarreicas.
| Interacciones de la lactancia materna, espaciamiento de los partos y nutrición |
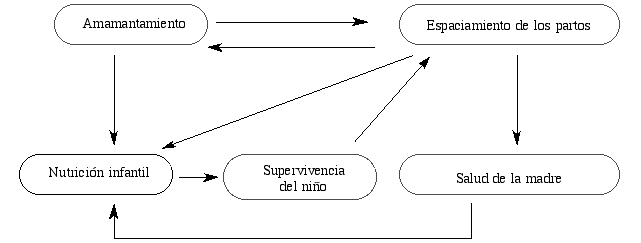 |
Fuente: adaptado de Mason y Lofti (1992:5).
El porcentaje de madres que dan de mamar a sus bebés y la duración del período de lactancia varía tanto de un país a otro como dentro de ellos. Muchas madres en las sociedades tradicionales, particularmente en las regiones rurales de los países en desarrollo, aún dan de mamar a sus bebés por largos períodos. No obstante, son pocas las que dan exclusivamente leche materna a sus hijos y muchas de ellas comienzan a amamantar después de la aparición del calostro. Esta substancia, que se produce en el pecho de la madre tras el nacimiento del bebé, contiene proteínas protectoras y anticuerpos que, como la leche misma, aumentan la resistencia del bebé a una variedad de enfermedades infecciosas.
Los nutrientes presentes en la leche de una madre sana y bien alimentada satisfacen todas las necesidades nutricionales del lactante si éste consume cantidades suficientes. Además, la leche materna está disponible para el niño, tiene la temperatura adecuada y no requiere ninguna preparación ni equipo especial. La composición de la leche humana es bastante constante y casi no varía por los diferentes tipos de dieta de la madre. El efecto de una alimentación precaria de la madre repercute por lo general sobre la cantidad de su leche y no sobre la calidad.
Amamantar exclusivamente con leche materna significa que, si el bebé se amamanta de manera adecuada, no necesita nada más, ni agua ni zumos ni otros fluidos, incluso en las regiones cálidas, tanto húmedas como áridas del trópico. El bebé simplemente se alimentará con mayor frecuencia cuando tenga sed.
Después del amamantamiento exclusivo durante los primeros seis meses de vida, comienza el período de ablactación (o destete), que consiste en introducir poco a poco alimentos sólidos y líquidos aparte de la leche materna y la transición hacia una dieta sólida sin amamantamiento. Durante esta época es importante alimentar a los niños pequeños con frecuencia, con comidas no demasiado copiosas, que sean nutritivas y que tengan un importante contenido calórico.
Un valor adicional de la lactancia es su efecto anticonceptivo, que ayuda a espaciar los nacimientos de manera natural. Las madres que dan de mamar de forma continuada tardan más en volver a menstruar y por lo tanto es menos probable que tengan un embarazo temprano sucesivo. Mayores intervalos entre los partos favorecen la salud y el estado nutricional del lactante y de la madre, al darle mayores posibilidades a reponer sus reservas nutricionales antes del siguiente embarazo, reducir su carga de tareas y aumentar el tiempo que le puede dedicar a su hijo. Pese al avance de los métodos artificiales de anticoncepción, la lactancia sigue siendo la única protección con la que cuentan muchas mujeres en países en desarrollo contra otro embarazo poco oportuno, sea por falta de acceso a dichos métodos, por falta de aceptación cultural de los mismos o por ambas causas. En la actualidad, en muchos países en desarrollo, la lactancia contribuye a aumentar el intervalo entre nacimientos más que la combinación de todos los métodos anticonceptivos artificiales juntos (Latham, 1997:71). Sin embargo, el efecto anticonceptivo del amamantamiento va disminuyendo con el tiempo, por lo que no puede ser considerado como sustituto de otros métodos de planificación familiar, sino como un complemento de éstos.
La alta mortalidad infantil registrada en los países en vías de desarrollo es muchas veces afrontada, por razones culturales, económicas y sociales, con el aumento de la natalidad. En muchos de los hogares empobrecidos se engendran más hijos a fin de aumentar la posibilidad de supervivencia de alguno de ellos, que serán imprescindibles en el futuro para el sustento del hogar. En este sentido, la lactancia materna es un factor que puede ayudar a romper el círculo “alta mortalidad-alta natalidad” por sus enormes beneficios para la supervivencia infantil.
La alternativa más habitual a la lactancia materna es la alimentación con biberón (también llamada lactancia artificial). Por lo general, se usan los preparados comerciales enriquecidos o leche maternizada, pero de forma frecuente se recurre también a la leche de vaca y a otros sustitutos. La leche maternizada es mejor que la leche fresca de vaca o la leche entera en polvo para el lactante. La leche desnatada en polvo y la leche condensada están contraindicadas, porque no contienen la proporción y cantidad adecuadas de nutrientes.
Ciertamente, en los países en desarrollo los riesgos de la lactancia artificial son mayores que en los países industrializados. La alimentación con biberón aumenta el riesgo de infecciones originadas por la contaminación por organismos patógenos en la leche de vaca, en la leche maternizada en polvo y en el agua usada para su preparación, así como en los biberones, las tetinas y los demás objetos utilizados en la alimentación del bebé. En los países donde las tasas de mortalidad infantil (ver indicadores de salud) son elevadas o moderadamente elevadas, un niño de una comunidad pobre que se alimenta con biberón tendrá 14 veces más probabilidades de morir de enfermedades diarreicas y cuatro veces más de morir de neumonía (infección de los pulmones) que un niño alimentado exclusivamente con leche materna (UNICEF, 1998:4).
Por otra parte, el amamantamiento es más económico que la alimentación con biberón, ya que evita el coste de los preparados infantiles o de la leche de vaca, y de los biberones y del combustible necesario para su esterilización. Elegir la lactancia artificial sobre la lactancia natural acarrea considerables costes para las familias pobres, así como para los países que deben destinar parte de sus escasas divisas a la importación de leche maternizada artificial, que se produce en pocos países y tiene un alto coste.
El problema de la lactancia artificial es predominantemente urbano. La mayoría de las mujeres de los hogares de bajos ingresos en las ciudades trabajan fuera de casa, en empleos que están fuera de toda regulación laboral, lo que les dificulta aún más un cuidado adecuado de los hijos. Además de las condiciones de trabajo, las leyes laborales también pueden hacer difícil para la mujer conservar su trabajo y al mismo tiempo dar el pecho a su bebé (Harpham, 1994:116).
Pese a todos sus beneficios, la lactancia materna es una vía por la que una madre infectada con el VIH (ver SIDA), puede transmitir el virus a su hijo lactante. Al aproximadamente 20% de posibilidades de infección vertical (de madre a hijo) durante la fase final del embarazo y el parto, se suma un 14% de posibilidad de que el niño quede infectado a través de la leche materna (UNICEF, 1998:30). La situación a la que se enfrenta una mujer infectada con el VIH que no tiene acceso fácil al agua potable, que no cuenta con suficiente combustible para esterilizar los biberones y preparar un alimento que sustituya a la leche materna, o que no puede permitirse pagar leche maternizada suficiente como para asegurar a su hijo una alimentación nutritiva, es un dilema que ninguna madre puede resolver por sí sola.
Al respecto, una comisión consultora de la OMS y de UNICEF ha tomado una postura clara: “Donde las enfermedades infecciosas y la malnutrición son las principales causas de mortalidad infantil y las tasas de ésta es alta, la lactancia materna debe ser el consejo habitual a las mujeres embarazadas, incluyendo a las que están infectadas por el VIH. Esto se debe a que el riesgo que tiene el lactante de contraer el VIH a través de la leche materna parece ser menor al riesgo de morir por otras causas derivadas de la falta de amamantamiento” (WHO/UNICEF, 1992).
Por lo tanto, es primordial que se preste apoyo a las mujeres que se encuentran en esta situación. La madre debería tener acceso voluntario y confidencial a pruebas de detección del VIH y a ser aconsejada por un médico, una enfermera o un/a trabajador/a de salud formado/a para tal fin sobre los beneficios de la lactancia materna, sobre el riesgo de transmisión del VIH a través de la lactancia materna y sobre los riesgos y las posibles ventajas asociados con otros métodos de alimentación del lactante. Es importante que la mujer esté facultada para tomar decisiones plenamente informadas sobre la alimentación del lactante, y que reciban el apoyo adecuado para llevarlas a término. Esto debe incluir medidas para fomentar un entorno higiénico, fundamentalmente agua potable y saneamiento, que reducirán al mínimo los riesgos para la salud cuando se emplee un sucedáneo de la leche materna.
Cuando puede asegurarse el acceso ininterrumpido de los niños nacidos de mujeres seropositivas a sucedáneos de la leche materna nutricionalmente adecuados que están preparados y administrados de una forma segura, estos niños corren menos riesgo de contraer enfermedades y morir si no se les da de mamar. No obstante, cuando no se cumplen esas condiciones, sobre todo en un entorno donde las enfermedades infecciosas y la malnutrición son las causas principales de muerte durante la infancia, la lactancia artificial aumenta notablemente el riesgo de enfermedad y muerte de los niños (UNICEF, UNAIDS, WHO, 1998: 10-11).
Las medidas necesarias para reducir la transmisión del virus a través de leche materna deberían ser parte integral de una estrategia integrada destinada a reducir la transmisión vertical, ya que esta vía de transmisión, a través de la leche materna, es sólo una pequeña parte del problema. No obstante, debe tenerse en cuenta que, para evitar la transmisión vertical, la medida preventiva más importante es evitar primero la infección en la madre.
Según Latham (1997:72), el descenso de la lactancia materna en el mundo se debe principalmente a dos factores: primero, la promoción de los sucedáneos de la leche por los fabricantes, particularmente por las compañías internacionales; y segundo, el fracaso de los profesionales de la salud al abogar ( advocate ) por la lactancia materna, apoyarla y protegerla.
Proteger, fomentar y apoyar el amamantamiento es la estrategia del conjunto OMS/UNICEF para actuar a favor de la lactancia, tanto a nivel comunitario como a nivel de los países (UNICEF, 1998:47). Estos tres niveles de actuación tienen como objetivo empoderar a las mujeres y asistir a las madres y los niños respecto a sus derechos a amamantar. Las actividades, resumidas a continuación, deben ser planificadas y aplicadas con cuidado y respeto a la cultura y a los hábitos locales, deben ser sensibles a las realidad de las diferentes comunidades y sus actividades principales se resumen a continuación:
– Proteger la lactancia materna a través de políticas, programas y actividades que protejan a las mujeres que ya están amamantando y combatan las fuerzas que les sugieren no hacerlo. En tal sentido, el Código Internacional de Comercialización de los Sucedáneos de la Leche Materna, adoptado por la Asamblea Mundial de la Salud en 1981, creó una serie de limitaciones a la promoción y a la comercialización de estos productos y sugirió que los gobiernos deberían tomar acciones para poner en práctica sus principios y objetivos. Las normas, que entre otras sugieren que los establecimientos de salud no pueden participar en la promoción de los sucedáneos de la leche materna y que las mujeres embarazadas o las madres primerizas no deben recibir muestras gratuitas, han tardado mucho en ser incorporadas a las legislaciones nacionales de los diferentes países. Hasta septiembre de 1997, solamente 17 países habían aprobado leyes que reflejan completamente las normativas del código (UNICEF, 1998:48).
– Apoyar el amamantamiento a través de actividades, tanto formales como informales, que pueden ayudar a las mujeres a aumentar su confianza en sus capacidades de amamantar. Esto es importante tanto para la mujer que desea amamantar pero está ansiosa o tiene dudas al respecto, como para aquellas que afrontan condiciones que desfavorecen el amamantamiento. Esto incluye realizar acciones y crear leyes laborales que le permitan a la madre que amamanta trabajar fuera de la casa y al mismo tiempo poder seguir amamantando a su hijo. Fomentar la actitud positiva de los trabajadores de la salud hacia la lactancia materna para que eviten que la madre que tiene problemas para amamantar acuda directamente a los sucedáneos de la leche materna. En muchos países, tanto industrializados como no industrializados, agencias privadas voluntarias y ONG tienen un papel significativamente útil en el apoyo de la lactancia materna.
– Fomentar el amamantamiento a través de actividades que están diseñadas principalmente para alentar a grupos de mujeres a amamantar a sus hijos. Esto incluye la motivación y la reeducación de las madres que, por lo contrario, podrían preferir no amamantar a sus hijos. La promoción debe hacer hincapié no sólo en los beneficios para la salud, sino también en los beneficios económicos y las ventajas anticonceptivas. J. R.
Bibliografía
- Harpham, T. (1994), "Cities and Health in the Third World", en Health and Development, editado por Phillips, David R. y Verhasselt, Yola, Routledge, Londres.
- Latham, M. C. (1997), Human Nutrition in the Developing World, Food and Agriculture Organization of the United Nations (FAO), Roma.
- Mason, J. y M. Lofti (1992), "Nutrition and Population Links. Breastfeeding, Family Planning and Child Health", en United Nations Administrative Committee for Coordination, Subcommittee on Nutrition, ACC/SCN Symposium Report. Nutrition Policy Discussion Paper nº 11. Papers from the ACC/SCN 18th session symposium, May 1992.
- UNICEF (1998), El estado mundial de la infancia 1998, Ginebra.
- UNICEF, UNAIDS, WHO (1998), HIV and Infant feeding: Guidelines for Decision-makers, Ginebra.
- WHO (1995), World Health Report 1995, WHO, Ginebra.
- WHO/UNICEF (1992), Consensus Statement from the WHO/UNICEF Consultation on HIV Transmmission and Breastfeeding, Ginebra, 30 abril-1 mayo.